自2015年6月取消药品政府定价,明确除麻醉药品、一类精神药品以外的药品应当“通过不同的方式由市场形成”以来,有关部门和业内学者一直在探索利用药品招标采购和医保支付标准引导药品价格形成,而这也是深化医改的重要内容之一。尤其在近期国家广泛开展各类集中采购试点后,药品市场价格可能面临新一轮调整,因此下一步,推动采购价格与医保支付标准的衔接意义重大。
在此背景下,2018年12月29日,在《中国医疗保险》杂志社召开的第19期青年药政论坛上,来自中国药科大学医疗保障政策研究中心的常峰教授,分享了国内药品招标采购与医保支付标准衔接的经验做法,并围绕制度建设过程中的关键要素提出了相关建议。
我国药品集中采购的发展现状
我国对于药品集中采购的探索可以追溯到2001年,经过多年试点后,于2009年正式进入了“政府主导、省为单位、网上集采”的阶段。但在不断实践过程中,粗放式的集采模式所带来的问题逐渐显现。为了解决这些问题,国家自2015年起相继发布《关于完善公立医院药品集中采购工作的指导意见》(7号文)、和《关于进一步改革完善药品生产流通使用政策的若干意见》(13号文),要求完善公立医院药品集中采购工作,推进破除以药补医机制、降低药品虚高价格,并进一步提高医疗机构在药品集中采购的参与度。
而随着2018年5月国家医保局的成立,药品集中采购从原来的卫生部门主导变为医保部门主导,标志着集中采购再次进入新时代。而医保局也在成立后的数月间积极酝酿集中采购新模式的试点方案,最终经过慎重考虑、多方讨论,推出了国家层面主导、“4+7”城市联动的药品带量采购。从9月份召开政策吹风会,到12月公布中选品种,再到后期召开系列工作会议明确带量采购相关细则,带量采购工作平稳有序进行,采购结果也大体符合政策制定者预期。
实际上,国家层面推行的带量采购方案是在上海试点经验基础上进一步完善的。2014年12月至2018年1月,上海针对部分临床用量大的药品先后试点了三批带量采购。从第一批仅有3个品种到第三批的18个品种,其间不断完善采购机制和实施细则,通过设置入围标准和承诺中标后的市场份额,以“量”换“价”,实现了以较低的价格购买优质产品。而对于业内担忧的带量采购可能导致的“单一货源”风险,上海在试点过程中也已经注意到并解决了该问题,即从第三批采购开始明确中标品种的市场份额不是100%(至少为50%),从而避免供应短缺风险。
各省市采购与医保支付衔接的方案
在分析各省市药品采购与医保支付衔接方案前,应当先明确一个问题,即医保支付标准其实从来都是存在的,只是存在形式随着药品价格体系的变化而变化。比如在药品政府定价时期,发改委确定的最高限价即医保支付价;全面实行药品集中采购后,支付标准又随着药品加成政策的推行历经了“采购价+加成比例”和“采购价”两个阶段。
如今,国家医保局开始主导采购工作,采购和支付标准的关系又需要重新界定。在这个过程中,重庆、浙江、福建、安徽、天津、海南等地在过去几年探索的试点方案可以作为借鉴,帮助政策制定者梳理支付标准制定过程中需要关注的问题和准备的工作,更好地保证制度设计的科学性和可实践性。诚然,部分试点方案因为种种原因最终未能落地,但其中的政策制定理念仍可对下一步开展相关工作提供借鉴。
具体来说,各地探索实践表明,医保支付标准制定方案主要需要考虑制定层级、制定规则、动态管理方式、分享分担机制等几个方面。
(一)制定层级。 在我国,因为仿制药质量一直存在参差不齐的问题,基本是在按质量层次的基础上再按厂牌确定支付标准或直接按厂牌确定支付标准,即“一厂一价”。重庆、浙江和福建等的制定方案便是“质量层次+厂牌”,天津、安徽、海南等则是“按厂牌”制定。今后随着仿制药一致性评价工作的推进,支付标准的层级确定可相应提高。
(二)制定规则。 其制定的价格基础和计算方法是两大关键点。目前我国医保支付标准制定的基础包括采购价和政府最高限价,但后者在发改委取消政府定价后实际上应用较少,多数地区都是以当地采购价为基础进行调整,仅有福建省以政府最高限价为基础。而在计算方法方面,常采用的算法通常包括均值法、加权平均法、最小值法、比例法等。
(三)动态调整方式。 各地在试点时通常将支付标准调整周期与采购周期相关联,基本为“一年一次”或“两年一次”。浙江、安徽等的调整方案为“一年一次”,重庆等“两年一次”。
(四)差额分享分担方式。 主要需要政策制定者思考如何构建“结余共享-风险分担”机制,即当采购价低于医保支付价时,结余部分是都归结医保还是医院;当采购价高于支付时,超出部分由医保、医院还是患者来分担。对此,各地分别结合自身情况做了不同形式的探索,但总体思路还是倾向于由医疗机构来承担结余和超支部分。其中,福建省的分享分担机制采取了“三段式”划分方式,相对来说风险更小,更适合在制度的探索过渡阶段使用。
我国采购与医保支付衔接问题的探讨
按照现有理解,药品医保支付标准是医保基金支付目录内药品时的计算基准,不是直接定价,但却是管理价格的关键要素。在未来医改工作中,要不断尝试通过医保支付标准的调整来发现药品的真实成本,从而引导和促进建立适应市场经济体制的药品价格形成机制。结合各地探索实践与国际成功经验,在这个过程中,应解决一些采购和支付标准衔接的关键问题,主要包括以下六个方面:
第一是医保支付标准制定层级问题。 如下图所示,医保支付制定层级可划分为五个层级,自上而下依次是:治疗领域、药理作用、通用名、质量层次和厂牌。其中,按通用名支付是我们国家通常意义上认知的支付标准,也是未来改革的方向。建议根据药品市场价格的分布情况,确定医保支付标准制定层级。对于市场价格分布较分散的药品,可在较低层级制定医保支付标准;对于市场价格分布较集中的药品,则可在较高层级制定医保支付标准。并且,逐步提高医保支付标准制定层级,以更好的发挥医保控费、引导医疗机构和患者合理用药的作用。
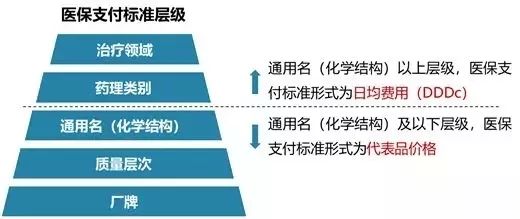
另一方面,制定支付标准时必须选择代表品。只有明确代表品,才能基于代表品的支付价,并按照一定的换算公式换算非代表品的支付价。这种思路其实早在2011年就应用到发改委制定的差比价规则中,而未来制定支付标准其也需要应用这种逻辑和相应的换算公式。
第二是医保支付标准制定规则问题。 包括两个方面,一个是用来计算支付标准的基础,即究竟用采购价、市场价还是政府限价;另一个计算方法,如前所述包括最小值法、最大值法、比例法、加成法等。从理论上讲,没有哪种选择是最优的,国际上典型国家和地区如德国、日本、台湾等也都是根据自身情况选择合适的策略。
具体到我国,则建议根据药品质量差异程度分类制定医保支付标准:对于质量差异较大的药品,可以借鉴药价基准体系规则(即政府限价为基础,加成法为算法)制定医保支付标准;对于质量差异较小(如通过一致性评价)的药品,可以借鉴参考定价体系(即市场价为基础,三分位数法为算法)规则制定医保支付标准。
第三是医保支付标准动态管理问题。 国外以德国为例为实时管理,即按照公式每季度调整一次;以日本为例为分阶段管理,即只做首次支付标准的制定,其后每两年根据一些规则自动调整。具体到我国,则建议根据医保支付标准制定基础确定动态管理方式:

第四是医保支付标准分享分担问题。 主要是当医保支付价和实际采购价有差额的时候,应当怎么在利益相关主体——医疗机构、医保机构和患者之间分配。目前国内外的普遍做法是医疗机构自享自担,从而鼓励医疗机构自主降低实际采购价,但后续具体实践中,更多的还是考虑与国家整体的医改政策保持一致。
第五是医保支付标准平稳过渡问题。 平稳过渡主要是为了降低制度改革可能对患者造成的风险。关于过渡方式,一是可延迟调整支付标准,如福建设定2个月的过渡期,以保证新旧用药目录平稳衔接。二是针对医保支付标准超额部分再设计一定报销比例,此后再逐步调低该超额部分报销比例。
此外,如果按照上述策略仍会对患者产生较大影响,还可实施补充过渡策略,即增加补充报销,对于某些影响比较大的群体给予二次报销,以实现整体的平稳过渡。
第六是医保和患者共担机制设计问题。 共担机制的设计一方面是为了进一步减轻特殊人群用药负担,另一方面是为了鼓励患者自发控制药品费用。在这方面,建议借鉴德国经验,分价格区间、不同情况进行共担机制的细化与区分。特殊人群如儿童、低收入者,特殊情况如孕妇使用怀孕相关药物、慢性病患者治疗慢性病的部分负担超出其年收入某一百分比、患者购买药价低于支付标准某一百分比等,可以额外免除部分负担。
